Diabetes mellitus
 Es una común enfermedad producida por una
alteración
del metabolismo de los carbohidratos en la que aparece una
cantidad
excesiva de azúcar (glucosa) en la sangre y en la
orina (hiperglucemia
e hipergluconuria). Afecta de un 1 a un 2% de la
población, aunque en el 50% de los casos no se llega al diagnóstico. Es una enfermedad
multiorgánica ya que puede lesionar los ojos, riñones, el
corazón y las extremidades.
También puede producir alteraciones en el embarazo. El tratamiento
adecuado permite disminuir el número de complicaciones. Se distinguen dos formas de
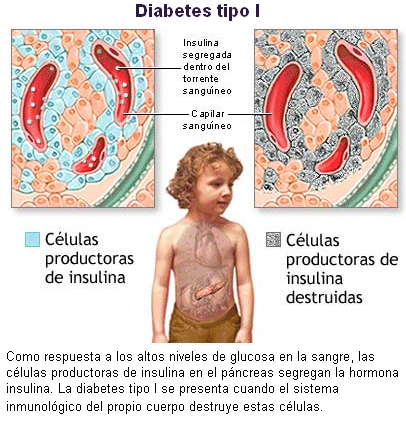
diabetes mellitus. La tipo I, o diabetes mellitus
insulino-dependiente (DMID), denominada también diabetes
juvenil, afecta a niños y adolescentes, y se cree producida por un
mecanismo autoinmune. Constituye de un 10 a un 15% de los casos y es de evolución
rápida. La tipo II, o diabetes mellitus
no-insulino-dependiente (DMNID), o diabetes del adulto,
suele aparecer en personas mayores de 40 años y es de evolución lenta. Muchas veces no
produce síntomas y el diagnóstico se realiza por la elevación de los niveles de
glucosa en un análisis de sangre
u orina.
Es una común enfermedad producida por una
alteración
del metabolismo de los carbohidratos en la que aparece una
cantidad
excesiva de azúcar (glucosa) en la sangre y en la
orina (hiperglucemia
e hipergluconuria). Afecta de un 1 a un 2% de la
población, aunque en el 50% de los casos no se llega al diagnóstico. Es una enfermedad
multiorgánica ya que puede lesionar los ojos, riñones, el
corazón y las extremidades.
También puede producir alteraciones en el embarazo. El tratamiento
adecuado permite disminuir el número de complicaciones. Se distinguen dos formas de
diabetes mellitus. La tipo I, o diabetes mellitus
insulino-dependiente (DMID), denominada también diabetes
juvenil, afecta a niños y adolescentes, y se cree producida por un
mecanismo autoinmune. Constituye de un 10 a un 15% de los casos y es de evolución
rápida. La tipo II, o diabetes mellitus
no-insulino-dependiente (DMNID), o diabetes del adulto,
suele aparecer en personas mayores de 40 años y es de evolución lenta. Muchas veces no
produce síntomas y el diagnóstico se realiza por la elevación de los niveles de
glucosa en un análisis de sangre
u orina.
Causas y evolución
Más que una entidad única, la diabetes es
un grupo de procesos con causas múltiples, en buena parte
genéticas. El páncreas humano segrega una hormona denominada
insulina que facilita la entrada de la glucosa a
las células de todos los tejidos del organismo, como fuente de energía.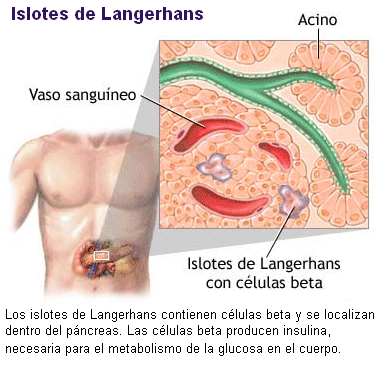 En un
diabético, hay un déficit en la cantidad de insulina que produce el páncreas, o una
alteración de los receptores de insulina de las células, dificultando el paso de
glucosa. De este modo aumenta la concentración de glucosa en la sangre
y ésta se excreta
en la orina. En los diabéticos tipo I, hay disminución o una ausencia de la
producción de insulina por el páncreas. En los diabéticos tipo II, la producción de
insulina es normal o incluso alta, pero las células del organismo son resistentes a la
acción de la insulina; hacen falta concentraciones superiores para conseguir el mismo
efecto. La obesidad puede ser uno de los factores de la resistencia a la
insulina: en los obesos, disminuye la sensibilidad de las células a la acción de la
insulina. La diabetes tipo I tiene muy mal pronóstico si no se prescribe el tratamiento
adecuado. El paciente padece sed acusada, pérdida de peso, y fatiga.
Debido al fallo de la fuente principal de energía que es la glucosa, el organismo empieza
a utilizar las reservas de grasa. Esto produce un aumento de los llamados cuerpos
cetónicos en la sangre, cuyo pH se torna ácido interfiriendo con la
respiración celular. La muerte por coma diabético era la evolución habitual de la
enfermedad antes del descubrimiento del tratamiento sustitutivo con insulina en la década
de 1920. En las dos formas de diabetes, la presencia de niveles de azúcar elevados en la
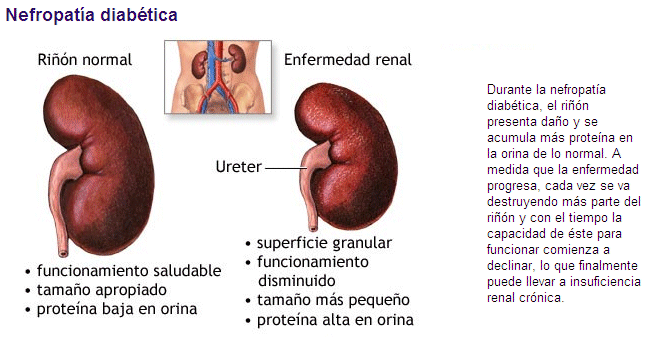
sangre durante muchos años es responsable de lesiones en el riñón, alteraciones
de la vista producidas por la ruptura de pequeños vasos en el interior de los
ojos, alteraciones circulatorias en las extremidades que pueden producir
pérdida de sensibilidad y, en ocasiones, necrosis (que puede precisar
amputación de la extremidad), y alteraciones sensitivas por lesiones del
sistema nervioso. Los diabéticos tienen mayor riesgo de sufrir enfermedades cardiacas y accidentes vasculares cerebrales.
Las diabéticas embarazadas con mal control de su enfermedad tienen mayor riesgo de
abortos y anomalías congénitas en el feto. La esperanza de vida
de los diabéticos mal tratados es un tercio más corta que la población general.
En un
diabético, hay un déficit en la cantidad de insulina que produce el páncreas, o una
alteración de los receptores de insulina de las células, dificultando el paso de
glucosa. De este modo aumenta la concentración de glucosa en la sangre
y ésta se excreta
en la orina. En los diabéticos tipo I, hay disminución o una ausencia de la
producción de insulina por el páncreas. En los diabéticos tipo II, la producción de
insulina es normal o incluso alta, pero las células del organismo son resistentes a la
acción de la insulina; hacen falta concentraciones superiores para conseguir el mismo
efecto. La obesidad puede ser uno de los factores de la resistencia a la
insulina: en los obesos, disminuye la sensibilidad de las células a la acción de la
insulina. La diabetes tipo I tiene muy mal pronóstico si no se prescribe el tratamiento
adecuado. El paciente padece sed acusada, pérdida de peso, y fatiga.
Debido al fallo de la fuente principal de energía que es la glucosa, el organismo empieza
a utilizar las reservas de grasa. Esto produce un aumento de los llamados cuerpos
cetónicos en la sangre, cuyo pH se torna ácido interfiriendo con la
respiración celular. La muerte por coma diabético era la evolución habitual de la
enfermedad antes del descubrimiento del tratamiento sustitutivo con insulina en la década
de 1920. En las dos formas de diabetes, la presencia de niveles de azúcar elevados en la
sangre durante muchos años es responsable de lesiones en el riñón, alteraciones
de la vista producidas por la ruptura de pequeños vasos en el interior de los
ojos, alteraciones circulatorias en las extremidades que pueden producir
pérdida de sensibilidad y, en ocasiones, necrosis (que puede precisar
amputación de la extremidad), y alteraciones sensitivas por lesiones del
sistema nervioso. Los diabéticos tienen mayor riesgo de sufrir enfermedades cardiacas y accidentes vasculares cerebrales.
Las diabéticas embarazadas con mal control de su enfermedad tienen mayor riesgo de
abortos y anomalías congénitas en el feto. La esperanza de vida
de los diabéticos mal tratados es un tercio más corta que la población general.
Diagnóstico
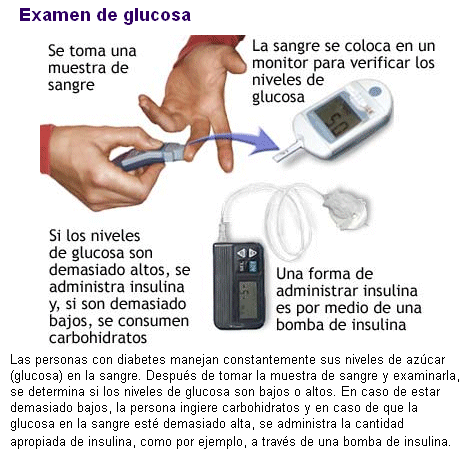 El diagnóstico de la diabetes tipo II en
ausencia de síntomas suele realizarse mediante un análisis de sangre,
que detecta los niveles elevados de glucosa. Cuando las cifras de glucosa en un análisis
realizado en ayunas sobrepasan ciertos límites, se establece el diagnóstico. En
situaciones intermedias, es preciso realizar un test de tolerancia oral a la
glucosa, en el que se ve la capacidad del organismo de metabolizar una cantidad
determinada de azúcar.
El diagnóstico de la diabetes tipo II en
ausencia de síntomas suele realizarse mediante un análisis de sangre,
que detecta los niveles elevados de glucosa. Cuando las cifras de glucosa en un análisis
realizado en ayunas sobrepasan ciertos límites, se establece el diagnóstico. En
situaciones intermedias, es preciso realizar un test de tolerancia oral a la
glucosa, en el que se ve la capacidad del organismo de metabolizar una cantidad
determinada de azúcar.
Tratamiento
Con el tratamiento adecuado la mayoría de los diabéticos alcanzan niveles de glucosa en un rango próximo a la normalidad. Esto les permite llevar una vida normal y previene las consecuencias a largo plazo de la enfermedad. Los diabéticos tipo I o los tipo II con escasa o nula producción de insulina, reciben tratamiento con insulina y modificaciones dietéticas. El paciente debe ingerir alimentos en pequeñas dosis a lo largo de todo el día para no sobrepasar la capacidad de metabolización de la insulina. Son preferibles los polisacáridos a los azúcares sencillos, debido a que los primeros deben ser divididos a azúcares más sencillos en el estómago, y por tanto el ascenso en el nivel de azúcar en la sangre se produce de manera más progresiva. La mayoría de los pacientes diabéticos tipo II tienen cierto sobrepeso; la base del tratamiento es la dieta, el ejercicio y la pérdida de peso (que disminuye la resistencia de los tejidos a la acción de la insulina). Si, a pesar de todo, persiste un nivel elevado de glucosa en la sangre, se puede añadir al tratamiento insulina. Los pacientes que no requieren insulina, o los que tienen problemas con las inyecciones de insulina, pueden utilizar medicamentos por vía oral para controlar su diabetes. En la actualidad, hay bombas de infusión de insulina que se introducen en el organismo y liberan la hormona a un ritmo predeterminado. Esto permite realizar un control más exhaustivo de los niveles de glucosa en la sangre; sin embargo, hay complicaciones asociadas a este tratamiento, como son la cetoacidosis y las infecciones en relación con la bomba de infusión.
De visitas por Internet:
Continuar en Introducción a las Ciencias de la Salud: