Trastornos circulatorios por hábitos nocivos
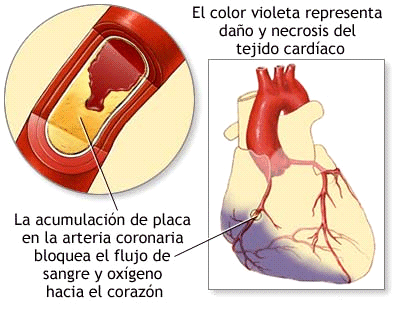 La principal forma de
enfermedad cardiaca en los países occidentales es la arteroesclerosis.
En este trastorno, los depósitos de material lipídico denominados placas,
formados por colesterol y grasas, se depositan sobre la pared
interna de las arterias
coronarias. El estrechamiento gradual de las arterias a lo
largo de la vida restringe el flujo de sangre al músculo cardiaco. Los síntomas
de esta restricción pueden consistir en dificultad para respirar, en especial durante el
ejercicio, y dolor opresivo en el pecho que recibe el nombre de angina
de pecho (angor pectoris). Pulsa aquí para
ver cómo actuar ante un dolor fuerte de pecho.
La principal forma de
enfermedad cardiaca en los países occidentales es la arteroesclerosis.
En este trastorno, los depósitos de material lipídico denominados placas,
formados por colesterol y grasas, se depositan sobre la pared
interna de las arterias
coronarias. El estrechamiento gradual de las arterias a lo
largo de la vida restringe el flujo de sangre al músculo cardiaco. Los síntomas
de esta restricción pueden consistir en dificultad para respirar, en especial durante el
ejercicio, y dolor opresivo en el pecho que recibe el nombre de angina
de pecho (angor pectoris). Pulsa aquí para
ver cómo actuar ante un dolor fuerte de pecho.
La placa de ateroma puede llegar a
ser lo bastante grande como para obstruir por completo las arterias
coronarias, y
provocar un descenso brusco del aporte de oxígeno al corazón. La obstrucción,
denominada también oclusión, se puede originar cuando la placa
se rompe
y tapona el conducto en un punto donde el calibre de la arteria es menor o cuando se
produce un coágulo sobre la placa, proceso que recibe el nombre de
trombosis.
Estos hechos son las causas más importantes de un ataque cardiaco, o infarto de miocardio, que frecuentemente tiene consecuencias
mortales.
 Las personas que sobreviven a un infarto deben realizar una rehabilitación
integral. Pulsa aquí para ver un gráfico animado que explica cómo se produce el infarto de
miocardio.
Las personas que sobreviven a un infarto deben realizar una rehabilitación
integral. Pulsa aquí para ver un gráfico animado que explica cómo se produce el infarto de
miocardio.
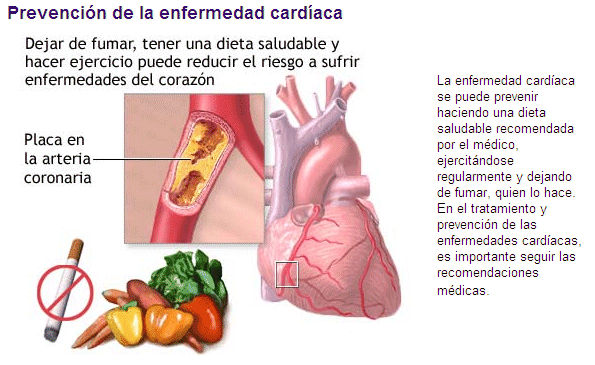
El desarrollo de placas de ateroma se debe en gran medida a la ingestión excesiva de colesterol y grasas animales en la dieta. Se cree que un estilo de vida sedentario favorece la ateroesclerosis, y la evidencia sugiere que el ejercicio físico puede ayudar a prevenir que el corazón resulte afectado. La aparición de un infarto de miocardio es más probable en quienes tienen una tensión arterial elevada. El proceso que precipita el ataque puede implicar productos secretados por las plaquetas en la sangre. Se han realizado estudios clínicos para comprobar si las personas que han padecido un infarto estarán protegidos frente al riesgo de un segundo ataque una vez que se emplean fármacos que bloquean la acción de las plaquetas. Los factores de riesgo a los que se ha hecho referencia se pueden clasificar en primarios (hipertensión arterial, hipercolesterolemia y tabaco), secundarios (sedentarismo y estrés) y terciarios (antecedentes familiares y otros). Pulsa aquí para ver un gráfico animado con los efectos del tabaco.
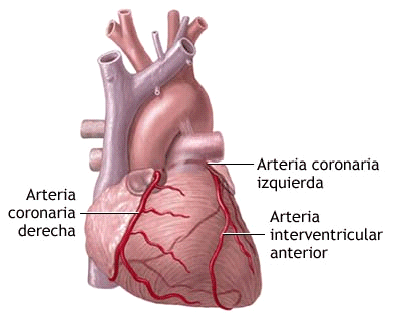 La angina de pecho (angor pectoris)
es un síntoma causado por el aporte insuficiente de oxígeno al corazón (isquemia),
habitualmente producido por estenosis u obstrucción de las arterias
coronarias. Es una de
las manifestaciones de la enfermedad llamada cardiopatía
isquémica (su otra manifestación típica es el infarto de miocardio,
en el cual, además del dolor, se produce una necrosis o muerte del tejido cardíaco por
la falta de oxígeno). Se caracteriza por una sensación de dolor, opresión o
"atenazamiento" bajo el esternón. El dolor puede extenderse desde el pecho,
habitualmente hacia el brazo izquierdo. Los ataques de angina de pecho duran varios
minutos, y pueden desencadenarse por situaciones de estrés psíquico o, más
frecuentemente, por actividades físicas que exigen un aumento del aporte de sangre al corazón. La
cardiopatía isquémica es una enfermedad típica de personas de mediana edad y de los
ancianos, especialmente de aquellos que presentan arterioesclerosis. El dolor de
la angina de pecho mejora con el reposo y la relajación. A los pacientes se les
suministra fármacos que relajan y dilatan los vasos sanguíneos, proporcionando
así un mayor aporte de oxígeno al músculo cardíaco.
La angina de pecho (angor pectoris)
es un síntoma causado por el aporte insuficiente de oxígeno al corazón (isquemia),
habitualmente producido por estenosis u obstrucción de las arterias
coronarias. Es una de
las manifestaciones de la enfermedad llamada cardiopatía
isquémica (su otra manifestación típica es el infarto de miocardio,
en el cual, además del dolor, se produce una necrosis o muerte del tejido cardíaco por
la falta de oxígeno). Se caracteriza por una sensación de dolor, opresión o
"atenazamiento" bajo el esternón. El dolor puede extenderse desde el pecho,
habitualmente hacia el brazo izquierdo. Los ataques de angina de pecho duran varios
minutos, y pueden desencadenarse por situaciones de estrés psíquico o, más
frecuentemente, por actividades físicas que exigen un aumento del aporte de sangre al corazón. La
cardiopatía isquémica es una enfermedad típica de personas de mediana edad y de los
ancianos, especialmente de aquellos que presentan arterioesclerosis. El dolor de
la angina de pecho mejora con el reposo y la relajación. A los pacientes se les
suministra fármacos que relajan y dilatan los vasos sanguíneos, proporcionando
así un mayor aporte de oxígeno al músculo cardíaco.
 A
veces es necesaria la cirugía para sustituir las arterias coronarias por unos
nuevos vasos que garanticen un adecuado aporte sanguíneo al corazón.
A
veces es necesaria la cirugía para sustituir las arterias coronarias por unos
nuevos vasos que garanticen un adecuado aporte sanguíneo al corazón.
Muchas personas que padecen una angina grave debido a enfermedad ateroesclerótica pueden tratarse con fármacos, como los betabloqueantes (por ejemplo, propanolol) y nitratos, que reducen la carga del corazón. Los pacientes que no mejoran con medidas farmacológicas suelen recibir tratamiento a través de una técnica quirúrgica denominada bypass coronario. En este procedimiento, que fue implantado en la década de 1970, se sutura una parte de una vena de la pierna (safena) a la arteria coronaria ocluida para formar un puente que evite la zona ateroesclerótica. En la mayoría de los pacientes la intervención alivia el dolor de la angina y en muchos de ellos evita un infarto mortal.
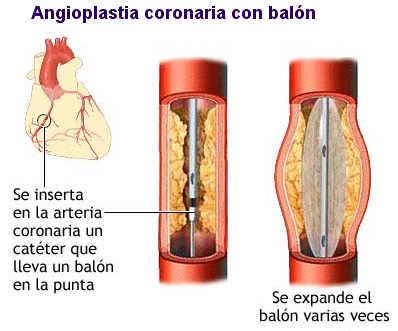 Un segundo procedimiento quirúrgico que
se desarrolló durante la década de 1970 para tratar la ateroesclerosis coronaria fue la
cateterización y dilatación con balón, o angioplastia coronaria transluminal
percutánea. En esta intervención se introduce en la arteria coronaria un
conducto hueco (catéter) con un balón en su extremo. Cuando el balón alcanza la zona
aterosclerótica se insufla. La placa se comprime y se restablece el flujo normal. Se
calcula que una de cada seis intervenciones de bypass pueden ser sustituidas por este
método menos agresivo.
Un segundo procedimiento quirúrgico que
se desarrolló durante la década de 1970 para tratar la ateroesclerosis coronaria fue la
cateterización y dilatación con balón, o angioplastia coronaria transluminal
percutánea. En esta intervención se introduce en la arteria coronaria un
conducto hueco (catéter) con un balón en su extremo. Cuando el balón alcanza la zona
aterosclerótica se insufla. La placa se comprime y se restablece el flujo normal. Se
calcula que una de cada seis intervenciones de bypass pueden ser sustituidas por este
método menos agresivo.
Durante la década de 1970 y principios de la década de 1980 se puso de manifiesto un gran descenso de la mortalidad por enfermedad cardiaca ateroesclerótica en varios países desarrollados. Aunque no se ofreció una explicación clara de su causa, las autoridades sanitarias la han atribuido a un diagnóstico y tratamiento más generalizado de la hipertensión arterial y a una disminución de la ingestión de grasas animales en la dieta media occidental. Sin embargo, la coronariopatía continúa siendo la principal causa de muerte en estos países.
Ciertas personas que fallecen de infarto de miocardio no presentan ateroesclerosis clara. Las investigaciones han demostrado que una disminución del flujo de sangre al corazón puede deberse a una vasoconstricción espontánea de una arteria coronaria en apariencia sana (vasoespasmo), que puede contribuir a la aparición de algunos infartos de miocardio en colaboración con la ateroesclerosis.
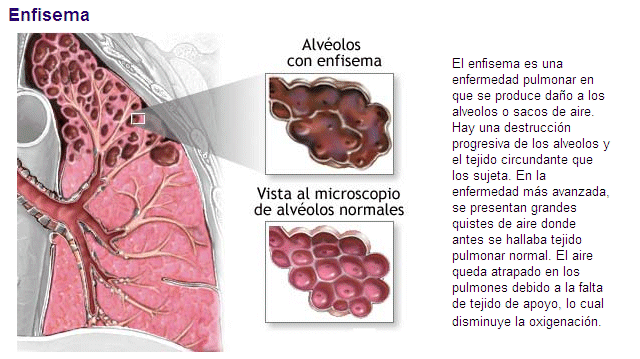
Otra patología frecuente entre las personas de edad avanzada es la afección cardiopulmonar, que suele ser el resultado de una alteración pulmonar como el enfisema, o de una enfermedad que afecta a la circulación pulmonar, como la arterioesclerosis de la arteria pulmonar. Otro trastorno presente en los ancianos es la insuficiencia cardiaca congestiva, en la cual, la función de bombeo de los ventrículos está disminuida. Las paredes musculares de los ventrículos se dilatan en un esforzándose por impulsar un volumen mayor de sangre hacia la circulación, dando origen a una cardiomegalia (aumento de tamaño) característico de este síndrome. Las personas con este trastorno suelen mejorar con uno de los derivados de la digitalina, que aumenta la eficacia de la función de bombeo del corazón.
La
apoplejía es
una lesión isquémica (es decir, provocada por el estrechamiento y
obturación de los vasos sanguíneos) cerebral debida a una obstrucción
al paso de la sangre, o a una hemorragia de los vasos sanguíneos del cerebro. La
privación del aporte de sangre conduce a un rápido deterioro o muerte de zonas
del cerebro, lo que da lugar a la parálisis de los miembros u órganos
controlados por el área cerebral afectada. La mayor parte de las
apoplejías
están asociadas a hipertensión arterial, ateroesclerosis, o
ambas.
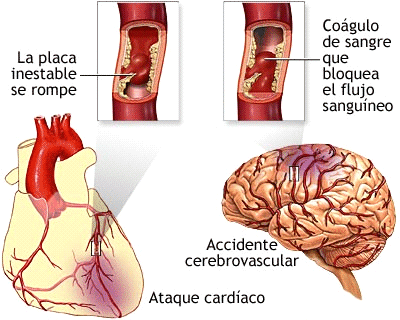 Algunos de los signos de apoplejía
son debilidad facial, incapacidad para hablar,
pérdida del control vesical, dificultad para respirar y deglutir y parálisis o debilidad
especialmente de un lado del cuerpo. La apoplejía
también recibe el nombre de ictus y
accidente cerebrovascular (ACV).
Algunos de los signos de apoplejía
son debilidad facial, incapacidad para hablar,
pérdida del control vesical, dificultad para respirar y deglutir y parálisis o debilidad
especialmente de un lado del cuerpo. La apoplejía
también recibe el nombre de ictus y
accidente cerebrovascular (ACV).
La rehabilitación de una apoplejía requiere la ayuda especializada del neurólogo, fisioterapeuta, logopedas y médicos, en especial durante los primeros seis meses, periodo durante el cual se consiguen más progresos. Los ejercicios de estiramiento pasivo y las aplicaciones térmicas se utilizan para recuperar el control motor de las extremidades, que después de una apoplejía mantienen una flexión rígida. Un paciente debe recuperar lo suficiente como para poder realizar ejercicios de polea y bicicleta para los brazos y las piernas, y recuperar mediante la logopedia la facultad de hablar, que con frecuencia se pierde después de un episodio cerebrovascular. El grado de recuperación varía mucho de un paciente a otro. El notable descenso en la incidencia de apoplejías que se observa desde 1950 en todo el mundo desarrollado, quizá se relacione con el reconocimiento del papel tan importante que desempeña la hipertensión en la apoplejía, hecho que ha dado lugar a la instauración de cambios dietéticos, como la reducción en la ingesta de ácidos grasos saturados y colesterol. Otro factor sería la mayor preocupación sobre los efectos del tabaco. Sin embargo, la apoplejía continúa siendo la tercera causa más importante de muerte, después de las coronariopatías y el cáncer, en el hemisferio occidental. Actualmente, los investigadores estudian la posibilidad de usar del opiáceo cerebral dinorfina para aumentar la supervivencia.
Enlaces:
|
|
Trastornos del ritmo cardíaco | |
|
|
Diagnóstico de las cardiopatías | |
|
|
Trasplante de corazón | |
|
|
Corazones artificiales | |
|
|
||